Introducción a la Queratoconjuntivitis Vernal
La queratoconjuntivitis vernal KCJV es una inflamación bilateral de la conjuntiva que se presenta más frecuentemente en los niños y durante los meses de primavera-otoño. En pacientes muy afectados puede ser perenne.
Su etiología y fisiopatología se desconocen aunque se sospecha que mecanismos inmunoalérgicos puedan estar involucrados dado su carácter estacional, presencia de eosinofilia, incremento de IgE e histamina en lágrimas, elevado número de eosinófilos, basófilos y mastocitos en las biopsias conjuntivales, así como antecedentes personales y/o familiares de atopia.
Manifestaciones Clínicas de la Queratoconjuntivitis Vernal
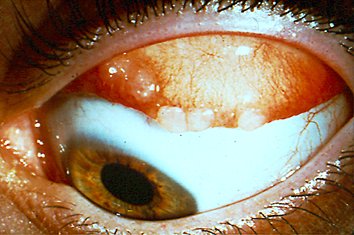
La enfermedad comienza habitualmente en la infancia, afectando más a los varones en la proporción 2:1, siendo el pico de incidencia entre los 11-13 años y en general, se resuelve en la pubertad, siendo muy rara después de los 30 años de edad. Es más común en climas cálidos, siendo rara en climas fríos. Los pacientes sufren un intenso prurito ocular, fotofobia y una abundante y espesa secreción conjuntival. La enfermedad típicamente cursa en brotes durante la primavera y otoño. Su signo más característico es la presencia de unas papilas hipertróficas poligonales en la conjuntiva palpebral, sobre todo tarsal superior, que le da una apariencia de empedrado (forma palpebral de la KCJV) (Fig. 58).
Menos frecuentemente la KCJV se presenta en la forma límbica, caracterizada por un "empedramiento" gelatinoso similar, pero a nivel de la unión esclero-corneal (anillo gelatinoso límbico). Ambas formas (palpebral y límbica) pueden darse en un mismo paciente. Los hallazgos corneales incluyen una queratitis punteada y en algunos casos, ulceras epiteliales que pueden dar lugar a formación de cicatrices. Es patognomónico la presencia de un moteado producido por acumulaciones punteadas de eosinófilos, de color blanco-amarillento, en la región límbica manchas de Trantas, cuya presencia va paralela con la mayor actividad de la enfermedad.
El diagnóstico diferencial debe hacerse con otras conjuntivitis que cursen con prurito e hipertrofia folicular tal como:
• Conjuntivitis alérgica: En ésta no hay hipertrofia papilar ni afectación de la córnea.
• Queratoconjuntivitis atópica: Puede ser difícil, ya que en ambas puede haber, hipertrofia papilar, queratitis punteada y lesiones cutáneas de dermatitis atópica. No obstante, dado que el tratamiento es igual, su distinción no resulta tan esencial.
• Conjuntivitis papilar gigante: Ambos cursan con prurito e hipertrofia papilar, pero a diferencia de la KCJV , ésta no tiene un carácter estacional, no suele haber antecedentes de atopia y se resuelve espontáneamente al prescindir de las lentes de contacto.
• Conjuntivitis foliculares (Adenovirus , Clamydias): No hay prurito, puede haber síntomas sistémicos, adenopatias preauriculares, fácilmente distinguibles mediante exploración con lámpara de hendidura.
Diagnóstico de la Queratoconjuntivitis Vernal
Se realiza por la clínica y examen ocular. Datos de laboratorio compatibles son la presencia de una eosinofilia en secreción conjuntival y presencia de IgE sérica total elevada. Es frecuente encontrar pruebas cutáneas de hipersensibilidad inmediata positivas a múltiples inhalantes.
Tratamiento de la Queratoconjuntivitis Vernal
La KCJV es una enfermedad autolimitada con una duración promedio de 5 - 10 años. El tratamiento, por tanto, debe ser conservador, dirigido para aliviar los síntomas sin producir por otra parte efectos yatrogénicos serios. Los corticoides sistémicos y tópicos son los más eficaces y, por tanto, frecuentemente empleados para disminuir los síntomas. En general suele ser suficiente en períodos cortos para romper el ciclo inflamatorio. Por el contrario, su uso prolongado puede dar lugar a serios efectos colaterales (elevación de la presión intraocular, queratitis herpética). Una opción reciente a los corticoides es la ciclosporina oftálmica que tiene un buen perfil de seguridad. En casos graves la ciclosporina al 1% o 2% 4 veces al día durante el primer mes y luego cada 12 horas durante 5 meses fue muy eficaz y sin recidivas al suspenderla.
Otro tratamientos son: colirios vasoconstrictores (contraindicados en pacientes con glaucoma de ángulo cerrado), compresas frías, bolsas de hielo y climatoterapia (mantener al paciente en un medio ambiente frío, por ej.: dormitorio con aire acondicionado).
Las gotas oculares de cromoglicato disódico 2 - 4% 4 veces al día se han utilizado con buenos resultados. El nedocromil sódico 2%, 4 veces al día ha resultado ser todavía más eficaz que el CGDS 2%.
La lodoxamida 0,1% (Alomide) 4 veces al día es un medicamento muy prometedor que de momento ya ha demostrado ser también más eficaz que el CGDS 2% en reducir el prurito ocular, hiperemia y secreción mucosa en estos pacientes.
Curiosamente las papilas gigantes pueden mantenerse durante meses o años incluso a pesar de que el paciente se encuentre sintomáticamente mejorado. Los anti-H1 orales pueden ser utilizados para reducir el prurito.
La inmunoterapia con pólenes u otros antígenos, si bien puede ser de ayuda en algunos casos, su utilidad en este tipo de conjuntivitis no está todavía clara.
Las placas corneales son generalmente resistentes al tratamiento, requiriendo en la mayoría de los casos ser eliminadas quirúrgicamente, pues pueden producir cicatrices y, por tanto, reducción de la visión.